Il diabete è ormai considerato una vera e propria epidemia. L’OMS (Organizzazione Mondiale Sanità) ha previsto che tra un decennio sarà la settima causa di morte. Il diabete è una malattia che colpisce gli adulti e, in misura minore, anche i bambini, sempre più pigri e alimentati in maniera scorretta. Infatti, tra i fattori di rischio per lo sviluppo del diabete si annoverano: obesità e sovrappeso, mancanza di attività fisica, fumo, livelli alti della pressione sanguigna, dieta ricca di grassi saturi e zuccheri semplici, colesterolo alto. Non si deve trascurare, tuttavia, la predisposizione genetica, essendo stato accertato che circa il 40% dei diabetici di tipo 2 ha familiari affetti da questa malattia e nei gemelli monozigoti la concordanza della malattia si avvicina al 100%.
Conoscere il diabete
Il diabete è una malattia cronica caratterizzata da elevati livelli di glucosio nel sangue. Si manifesta quando l’organismo non riesce più a produrre quantità sufficienti di insulina, l’ormone prodotto dal pancreas (nelle isole di Langerhans in esso contenute) che regola la glicemia, consentendo al glucosio di entrare nelle cellule e trasformarsi in fonte energetica per l’organismo. Quando questo meccanismo si inceppa, il livello di zucchero nel sangue si innalza e compare il diabete.
Allo stato attuale, la medicina riconosce tre forme di diabete mellito: diabete di tipo 1, diabete di tipo 2, diabete gestazionale. Ad essi si aggiunge il diabete insipido, malattia rara caratterizzata da eccessiva diuresi e sete che si differenzia dagli altri sia per le cause scatenanti, sia per i sintomi. La grande quantità di urina, tuttavia, non è la conseguenza di valori molto elevati di glucosio nel sangue, ma di un’alterazione della produzione dell’ormone antidiuretico.
ll diabete mellito di tipo 1, definito negli anni passati “diabete insulino-dipendente” o “diabete giovanile”, costituisce il 10% dei casi di diabete e sopraggiunge, in prevalenza, nell’infanzia o nell’adolescenza. Si parla di tipo 1 quando il pancreas non produce più insulina – o se la sua secrezione è molto ridotta – a causa della distruzione delle ß-cellule (deputate alla produzione di insulina) da parte del sistema immunitario, che non le riconosce come appartenenti all’organismo. Si crea una situazione irreversibile, pertanto il soggetto a cui viene diagnosticato il diabete di tipo 1 dovrà assumere per sempre dosi di insulina stabilite dal diabetologo.
Classificato tra le malattie autoimmuni, ovvero determinate da una reazione del sistema immunitario contro l’organismo stesso, per questo tipo di diabete esiste una predisposizione genetica, seppur non necessariamente ereditaria, come nel caso del diabete di tipo 2. I sintomi più evidenti sono: sete e fame eccessiva, urine abbondanti e frequenti, dimagrimento immotivato.
Il diabete mellito di tipo 2 è, invece, la forma più comune di diabete che insorge a partire dai 40 anni di età e colpisce prevalentemente i soggetti obesi. È caratterizzato da una scarsa produzione di insulina, non sufficiente alle necessità dell’organismo (deficit di secrezione di insulina), o dall’azione insoddisfacente dell’insulina prodotta (insulino-resistenza). La conseguenza, in entrambi i casi, è l’iperglicemia, cioè l’aumento del livello di glucosio nel sangue, che si sviluppa gradualmente, senza sintomi evidenti, al punto che può non essere rilevata per anni. Le cause della malattia possono essere ricercate in fattori ambientali ed ereditari o in aspetti specifici come l’obesità, la vita sedentaria, lo stress, mentre i sintomi più frequenti sono: sete, stanchezza, dimagrimento, frequente bisogno di urinare, lenta guarigione delle ferite.
Capitolo a parte, quello gestazionale
Se nel periodo della gravidanza si registra un innalzamento del livello di glucosio, si è in presenza del diabete gestazionale, una condizione che si verifica in una percentuale pari all’8% delle donne incinte. Solitamente, il diabete gestazionale scompare al termine della gravidanza, anche se le donne colpite presentano un rischio più elevato di sviluppare successivamente il diabete di tipo 2.

Se non viene diagnosticato in tempo, le conseguenze per madre e bambino possono essere anche molto serie. In questi casi, la cura consiste in una dieta che garantisca il necessario apporto calorico per la crescita del feto e un’adeguata attività fisica. Si ricorre all’insulina solo quando i valori della glicemia sono superiori a quelli stabiliti per le donne in gravidanza. I sintomi sono uguali a quelli del diabete di tipo 2 e, spesso, non vengono presi in considerazione e riconosciuti.
Un recente studio dell’Università Cattolica del Sacro Cuore e Fondazione Policlinico Universitario Gemelli IRCCS ha rilevato che il diabete o l’insulino-resistenza in gravidanza possono addirittura alterare la capacità di apprendimento e memoria dei nascituri, nonché delle generazioni future. È possibile, comunque, “revertire” i danni al cervello mediante l’esercizio fisico e mentale.
Lavorando su topoline gravide con diabete gestazionale i ricercatori hanno osservato che i cuccioli avevano ridotte capacità di apprendimento e memoria, come pure ‘nipoti’ e ‘pronipoti’, insomma il diabete in gravidanza incide sulle capacità mentali di tre generazioni. Gli esperti hanno anche scoperto che il diabete in gravidanza lascia il segno sul DNA dei nati, alterando il funzionamento di alcuni geni. Questa alterazione provoca la carenza nel cervello dei cuccioli di un fattore essenziale per sviluppo e funzionamento del cervello stesso, il fattore di crescita BDNF. Infatti, ripristinando concentrazioni adeguate di BDNF nel loro cervello, i topolini hanno recuperato le funzioni mentali deficitarie.
Come prevenire il diabete
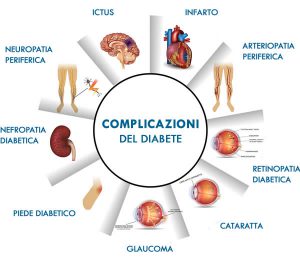
La prevenzione inizia da una dieta bilanciata, valutata da un diabetologo sulla base delle esigenze del paziente. Esistono, tuttavia, alcune regole generali, come la limitazione di cibi e bevande che contengono zuccheri perché fanno aumentare la glicemia. Si deve mantenere un peso forma ideale, consumare carboidrati in misura limitata e molte fibre, frutta lontano dai pasti e condimenti leggeri, evitare gli zuccheri e limitare il sale. La dieta deve essere affiancata da una costante attività fisica. Una grave conseguenza del diabete è l’insufficienza cardiaca e tutti i rischi correlati a questa critica condizione.
Il diabete è un acceleratore dell’aterosclerosi a causa degli effetti dannosi provocati dall’iperglicemia. Inoltre, interferendo con i processi di coagulazione del sangue, aumenta l’aggregazione delle piastrine e la possibilità della formazione di trombi o di eventi cardiovascolari acuti, come infarto e ictus.